患者さんの状態にあった最適で安全な膵がん治療
膵臓の手術は、術後膵液漏などの合併症の危険性が高く、また、非常に専門的な知識や技術が要求され、決して簡単なものではありません。中尾昭公元名古屋大学第二外科教授(現・名古屋セントラル病院院長)を中心に膵がんの手術に取り組み、過去30年間で約1000例にのぼる膵切除手術を経験してきました。膵がん治療は、本邦のガイドラインでは、「専門の外科医による周術期管理に優れた施設」で受けることが推奨されており、そういった手術症例数の多い病院をhigh volume centerと呼びますが、当教室もこれにあてはまります。さらに当教室では、アンスロンバイパスカテーテル(門脈血を下大静脈にバイパスし、術中の出血量を減らす)のテクニック(Nakao A, Hepatogastroenterology. 1995)や合併症を減らす術式・術後管理の工夫により、安定した手術成績を報告してきました。
膵臓がんの治療成績は一般的に非常に悪いと言われます。しかし近年は抗がん剤の発展により治療成績は少しずつ改善しています。当院では「名古屋大学膵癌キャンサーボード(NUPAT)」を定期的に開催し、内科・外科・放射線科が協力して、患者さんひとりひとりの状態にあった治療を考え、提案させていただいています。そして大学病院として膵癌のさらなる予後改善と安全性の高い治療開発のための研究も行っております。
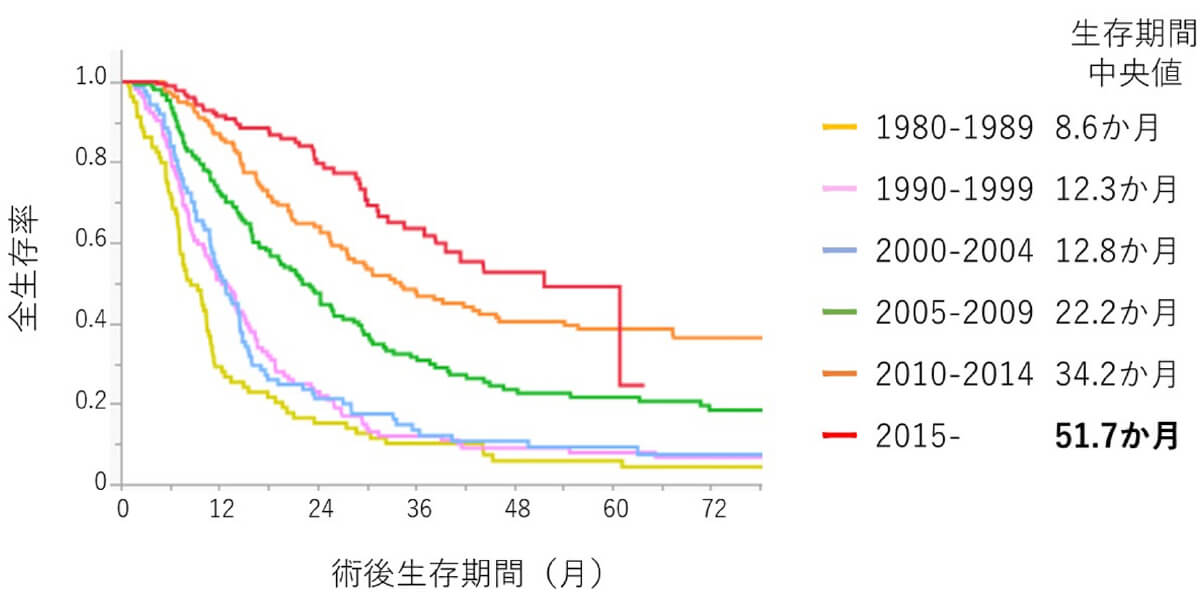
当教室の膵癌術後生存率の変遷
今までの手術成績
← 横スクロールしてご覧ください →
| 年 | 膵頭十二指腸切除術 | 膵体尾部切除術 | その他の膵切除 | 合計 |
|---|---|---|---|---|
| 2012年 | 70 | 32 | 10 | 112 |
| 2013年 | 61 | 29 | 6 | 96 |
| 2014年 | 58 | 33 | 14 | 105 |
| 2015年 | 53 | 35 | 4 | 92 |
| 2016年 | 67 | 35 | 6 | 108 |
| 2017年 | 59 | 43 | 5 | 107 |
| 2018年 | 71 | 40 | 4 | 115 |
| 2019年 | 84 | 46 | 3 | 133 |
| 2020年 | 78 | 33 | 8 | 119 |
| 2021年 | 62 | 35 | 5 | 102 |
| 2022年 | 78 | 50 | 11 | 139 |
膵臓がんの治療
膵臓がんは手術が唯一の根治治療です。しかし、前述のように非常に予後が悪いことも知られています。そこで現在は抗がん剤と手術を組み合わせた治療が行われるようになっています。膵臓周囲の主要な血管(門脈・上腸間膜静脈・上腸間膜動脈・腹腔動脈など)へ腫瘍が浸潤しているかどうかによって「切除可能性分類」という分類を行って治療方針を決めています。
切除可能膵癌
- 主要な動脈への浸潤がない
- 門脈接触180度未満
主要な血管への浸潤がほとんどない状態です。手術前に2か月弱の抗がん剤治療を行ってから手術を行うことが一般的です。術後にも抗がん剤を6か月使用します。
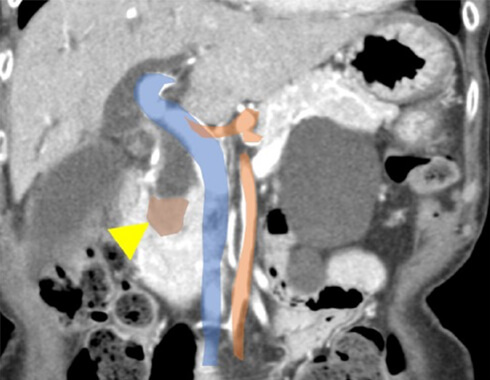
切除可能境界膵癌
- 上腸間膜動脈・腹腔動脈への接触が180度未満
- 再建可能な門脈浸潤もしくは180度以上の接触
門脈・上腸間膜静脈へ浸潤をしていたり、主要な動脈へわずかに接している場合がこれにあたります。この場合、通常術前に抗がん剤や放射線治療を2~6か月程度行い、治療が効果があれば手術を行います。
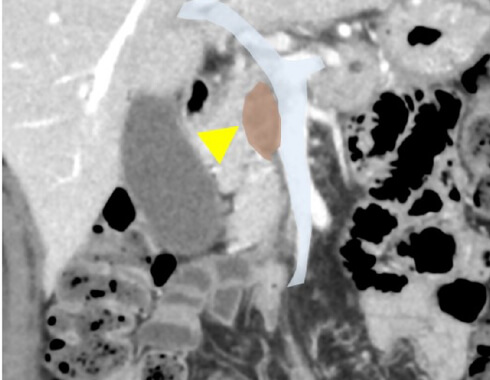
局所進行切除不能膵癌
- 上腸間膜動脈・腹腔動脈への接触が180度以上
- 門脈再建できない
上腸間膜動脈や腹腔動脈といった主要な動脈に浸潤している場合がこれにあたります。この場合切除しても合併症が多い一方で治療成績が悪いため、一般的には抗がん剤や放射線治療を行います。
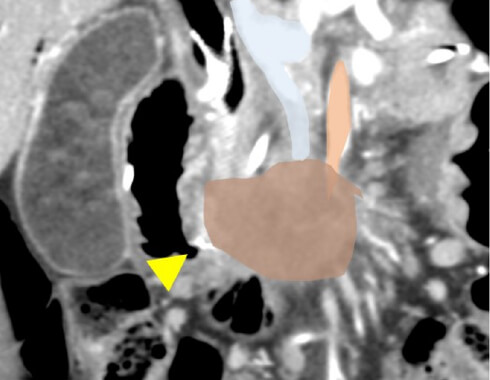
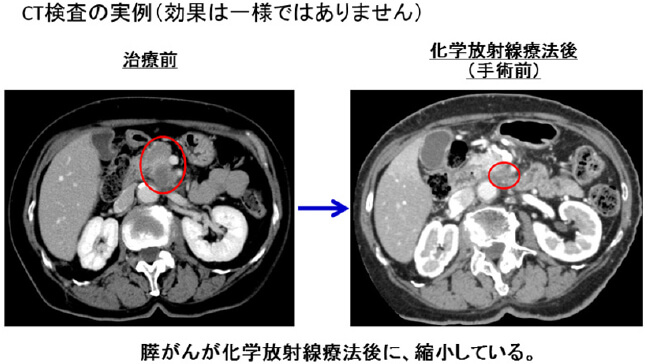
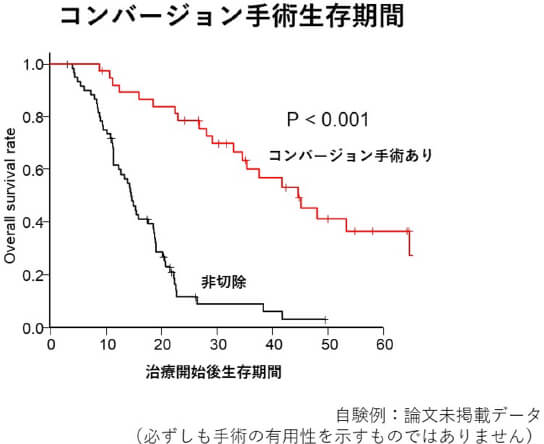
そして、長期間治療効果があった場合には手術を行う「コンバージョン手術」を行うこともあります。難しい手術になることもありますが、切除することで良好な成績が得られることが期待されています。

遠隔転移を伴う切除不能膵癌
肝臓や肺、腹膜などへの転移がある場合は、基本的には手術ではなく抗がん剤治療をおこないます。こういった遠隔転移があるということはがん細胞が体中に広がっていると考えられます。しかし、この状態であっても抗がん剤が長期間効果があると判断した場合には「コンバージョン手術」を行うこともあります。
膵がんに対する手術治療
膵臓は十二指腸に付着し、胃の背中側にある臓器です。横長の臓器で、十二指腸側を膵頭部、中央を膵体部、脾臓側を膵尾部と呼びます。場所が深いことから症状がにくいと言われていますが、膵頭部にできた場合近くにある胆管が閉塞することで皮膚や目が黄色くなる黄疸が出現することがあります。また腫瘍が増大すると背中側の神経を圧迫して痛みがでたり、十二指腸が閉塞して嘔吐することもあります。
膵臓は膵液という消化液を分泌する外分泌機能と、インスリンやグルカゴンといった血糖を管理するホルモンを分泌する内分泌機能の二つの仕事をしています。膵液は非常に強い消化液であるため、手術の後に切除した膵臓から膵液が漏れる「膵液ろう」の管理が重要になります。私たちはこれまでにBlumgart変法という膵臓と小腸の安全な再建方法を報告し膵液漏れが従来の方法よりも減ったことを報告してきました(Fujii T, et al. J Gastrointest Surg. 2014)。入院期間は術式にもよりますが3週間前後かかることが多いです。
また膵臓を切除することで膵臓の機能が落ち、消化不良になったり糖尿病になることもありますが、必ずしもなるとは限らないですし、近年は糖尿病管理や膵酵素補充療法により通常の日常生活をすごすことが期待できます。
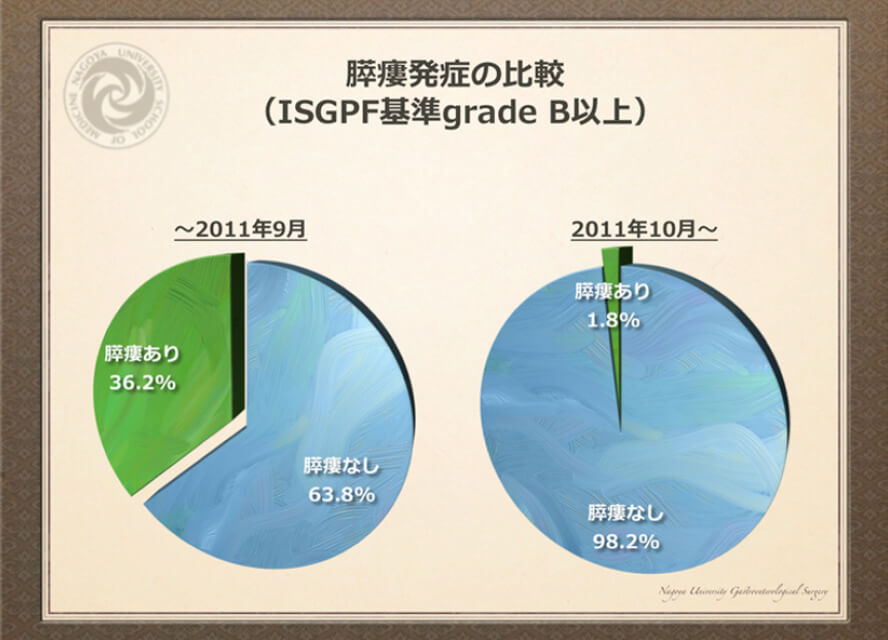

近年の手術管理法の変化による膵液ろう発生頻度の改善
膵頭十二指腸切除術
膵頭部、十二指腸(胃の出口まで)、胆管、胆嚢を切除する術式です。切除した後は小腸を膵臓・胆管・胃と吻合して食べ物は消化液が流れるようにします。一般的に手術時間は6-8時間程度ですが、血管を一緒に切除することもあり10時間以上かかることもあります。
膵体尾部切除術
膵体部および膵尾部、脾臓を切除する術式です。切除した膵臓の断端は一般的には器械を使って閉鎖します。癌以外の病変では脾臓を温存することもあります。脾臓はなくても問題のない臓器ですが、時に重症感染症をおこすことがあり、肺炎球菌ワクチンの接種が推奨されます。手術時間は4-6時間程度ですが、血管を一緒に切除するような場合はさらに1-2時間追加でかかることがあります。
膵全摘術
腫瘍が広く広がっている場合に、膵臓をすべて切除することがあります。青の場合、十二指腸(胃の出口まで)、胆管、胆嚢、脾臓も同時に切除することが一般的です。残った小腸を使って胆管や胃と吻合して再建します。膵全摘した場合にはまちがいなく糖尿病になり血糖管理が必要になります。
審査腹腔鏡
膵臓がんの場合、約20%の方に画像上でわからない腹膜や肝臓への転移があると言われています。そこで膵臓がんガイドラインにおいても画像診断とともに、全身麻酔下に腹腔内をカメラで観察する検査を行うことが推奨されています。臍を含めて3-4か所の小さな傷をつけて腹腔内を観察します。1時間程度の手術になります。

低侵襲手術(腹腔鏡、ロボット支援)
腹腔鏡やロボットを用いた手術の適応が徐々に増えています。従来の手術に比べて傷が小さく、回復が早いというメリットがあります。一方で手術時間が長くなること、太い血管の合併切除やコンバージョン手術のような難度の高い手術では十分な安全性が保てない可能性があるという問題点もあります。当教室では症例ごとに低侵襲手術の適応があるかどうかを慎重に判断し、患者さんのご希望にもそって治療をおこなっています。
機能温存手術
膵臓がん以外の悪性度の低い膵疾患では、臓器機能を温存することを目的とした手術を行うこともあります。
- 膵中央切除
- 膵温存十二指腸切除
- 中央区域温存膵切除
などがあります。疾患の状態によって適切な治療を提案します。
膵臓がんに対する薬物(抗がん剤)治療・放射線治療
切除が可能と判断された膵臓がんに対しても、切除を前提として一定期間抗がん剤治療を行うことが一般的になっています。抗がん剤治療にはゲムシタビン単剤治療、エスワン療法、ゲムシタビン+エスワン療法、ゲムシタビン+ナブパクリタキセル療法、フォルフィリノックス療法などいくつかの抗がん剤治療があります。また放射線と抗がん剤を組み合わせた化学放射線療法を行うこともあります。これらはがんの切除可能性分類別に方法を選びます。
また残念ながら切除不能もしくは再発した膵臓がんの場合にはこれらの抗がん剤を効果がなくなるか副作用などで継続できなくなるまで続けます。治療効果がない場合は別の薬に変更します。(前述のように長期間効果が継続していた場合にはコンバージョン手術を行うことがあります)
切除不能膵がんや再発膵がんと診断された方々に対して、近年は「マイクロサテライト不安定性検査」「遺伝子パネル検査」「BRCA1/2遺伝子検査」などを行い、患者さん個人個人に適した治療法がないか模索することも行っています(プレシジョン・メデイシン)。当院には遺伝カウンセラーや遺伝子検査の専門家(化学療法医や病理医など)もいますので、協力して患者さんに適した治療法を検討しています。
膵臓がん以外の膵疾患(膵嚢胞性疾患)の治療
膵癌以外にも以下のような疾患に対する治療を行っています。
これらの疾患では前述の低侵襲手術や機能温存手術の適応になることもあります。
膵神経内分泌腫瘍(PNEN)
神経内分泌腫瘍にはホルモンを産生する機能性(インスリノーマ、ガストリノーマ、グルカゴノーマなど)とホルモンを産生しない非機能性があります。また遺伝性(多発性内分泌腫瘍1型:MEN1)のこともあります。
手術による治療が基本ですが、切除困難な症例や再発例では薬物療法(ソマトスタチンアナログ、アフィニトール、スニチニブ、ストレプトゾシン)などを行ったり、放射線による治療(PRRT)を行うこともあります。
膵管内乳頭粘液性腫瘍(IPMN)
膵管の拡張や嚢胞状の変化を伴います。中には癌になる場合もあります。悪性化しやすいかどうかをある程度予測することができます。癌化しやすい病変についてはある程度予防的に切除することも推奨されます。
転移や再発した場合には膵癌と同じように薬物療法をおこないます。
粘液性嚢胞腫瘍(MCN)
比較的若年~中年の女性に多い腫瘍です。低悪性度腫瘍ですが時に転移を起こすこともあることから切除が推奨されます。
充実性偽乳頭状腫瘍(SPN)
比較的若年~中年の女性に多い腫瘍です。こちらも低悪性度腫瘍と言われますが特に転移を起こすことがあるため切除が推奨されます。
漿液性嚢胞腫瘍(SCN)
多くの場合経過観察が可能です。ただし他の腫瘍との鑑別が困難な場合には切除することがあります。
臨床試験と新しい治療
膵臓がんは依然として予後の悪い疾患であり、私たちはこれまで多数の研究をおこないその結果を報告してきました。そして現在も多くの研究に参加しています。
臨床研究にご参加していただける方はぜひご協力ください。

